Archive for the ‘Bez kategorii’ Category
CELLULIT
Często występuje łącznie z otyłością, jednak nie powinno się łączyć tych dwóch stanów ściśle ze sobą , bowiem cellulit dotyczy kobiet zarówno tych z nadmierną , jak i tych z prawidłową masą ciała.
Zmiany przypominają wyglądem „skórę pomarańczy” lub „materac”.
Cellulit dotyczy 80 – 95 % kobiet zwykle po okresie dojrzewania płciowego.
Cellulit często jest mylony z miejscowym odkładaniem się tkanki tłuszczowej, zastojem w krążeniu żylnym i wiążącym się z tym obrzękami, wiotkością i utratą jędrności skóry, a także z pojęciem cellulitis, które oznacza ostrą chorobę bakteryjną skóry, która jest bardziej rozlaną postacią róży wywoływaną nierzadko przez bakteryjną florę mieszaną.
Z punktu medycznego – cellulit to schorzenie metaboliczne tkanki podskórnej, dotyczące patologii komórek tłuszczowych, tkanki łącznej oraz zaburzenia mikrokrążenia skóry i tkanki podskórnej. Widoczne gołym okiem grudki i nierówności to powiększone komórki tłuszczowe (adipocyty ).
Jest to choroba degeneracyjna, przebiegająca etapami i postępująca.
Cellulit zaliczany jest do grupy panikulopatii i określany jako obrzękowo-włóknikowo-stawardnienowa patologia podskórnej tkanki tłuszczowej- PEFS – (panniculopathia edemato-fibro-sclerotica) .
Inna używana nazwa to GLD- Ganoid lipodystrophy ( lipodystrofia )
Zaburzenia widoczne na powierzchni skóry są wtórne w stosunki do zaburzeń tkanki podskórnej.
PEFS rozwija się na podłożu konstytucjonalnym i jej pojawienie się związane jest z całą serią czynników predysponujących i wywołujących do których należą:
- czynniki dziedziczne
- rasa zachodnia
- budowa fizyczna- defekty postawy i oparcia stopy, niewystarczająca komponenta mięśniowa
- długotrwała pozycja stojąca
- dieta hypowitaminowa, hypoproteinowa, bogata w węglowodany i tłuszcze, niewielka ilość błonnika, nadużywanie soli
- niektóre leki: wazodylatacyjne, antagoniści wapnia, leki przeciwtarczycowe, beta- blokery
- siedzący tryb życia
- nadwaga i otyłość
- niewłaściwa higiena życia- palenie papierosów
- zbyt ciasny ubiór, wysokie obcasy
- zaburzenia równowagi hormonalnej nadmierne wydzielanie estrogenów przy deficycie progesteronu
- okres dojrzewania
- ciąża
- menopauza
- antykoncepcja hormonalna
- H TZ (hormonalna terapia zastępcza
Powstanie cellulitu jest bardzo złożonym procesem, w którym dużą rolę odgrywają hormony, a zwłaszcza nadmiar estrogenów przy jednoczesnym niedoborze progesteronu.
Uwarunkowania hormonalne cellulitu są ściśle powiązane ze strukturą anatomiczną skóry u kobiet , z obfitą tkanką podskórną i odmienną niż u mężczyzn strukturą tkanki łącznej.
Zaczyna się od zaburzeń mikrokrążenia z zastojem w obrębie naczyń krwionośnych i limfatycznych oraz zwiększeniem przepuszczalności ich ścian i gromadzeniem płynu w przestrzeni międzykomórkowej. Skutkuje to upośledzeniem dopływu składników odżywczych do komórek oraz niewystarczającym odprowadzaniem zbędnych produktów przemian metabolicznych i ich nadmiernego gromadzeniem w tkance podskórnej. Bogata w tłuszcz tkanka podskórna jest gorzej ukrwiona i utrudnione jest spalanie tłuszczu, jak również usuwanie produktów przemiany materii i toksyn. Zmianami objęte są również komórki tłuszczowe, które w wyniku wyżej opisanych zmian są gorzej ukrwione i utlenowane , powiększają swoją objętość, zaczynają nasilać ucisk na naczynia włosowate i zwiększać przepuszczalność ich ścian. Adipocyty zwiększają swe rozmiary nie tylko gromadząc tłuszcz, ale również nieusunięte, zalegajace produkty przemiany materii.
Wokół komórek tłuszczowych zajętego obszaru pojawiają się mikrotętniaki. Tak zaczyna się błędne koło. Powiększone, pozbijane w twarde grudki komórki tłuszczowe mogą łatwo przesuwać się między włóknami kolagenu i elastyny, deformują tkankę łączną, która stopniowo twardnieje i traci elastyczność. Stwardnienia te mogą uciskać na zakończenia nerwowe w skórze, co może powodować ból.
Skóra w obrębie zajętych obszarów często jest zimna , blada, sucha, mniej sprężysta i elastyczna, „ciastowata”.
Cellulit u mężczyzn zdarza się rzadko. Występuje zwłaszcza mężczyzn z niedoborem androgenów : choroba Klinefeltera, hypogonadyzm, w stanach pokastracyjnych i u pacjentów, którzy otrzymywali estrogeny w terapii nowotworowej raka prostaty., w niektórych chorobach wątroby. Objawy cellulitu nasilają się proporcjonalnie do stopnia niedoboru androgenów .
Wyróżniamy 4 stadia rozwoju choroby:
- stadium obrzękowe
- stadium fibrozy- włóknienia
- stadium sklerozy- stwardnienia
- stadium guzkowe
Mają one mające swoje odzwierciedlenie kliniczne:
- I-sze stadium : charakteryzuje się zmniejszeniem elastyczności, zwiększeniem możliwości ujęcia skóry w fałd, hipotermią, zwiększeniem „ciastowatości” skóry,
- II-gie stadium: skóra jest blada, hypotermiczna, obserwuje się zwiększenie „ciastowatości”, skóry, regionalne zmniejszenie elastyczności i zwiększenie zdolności ujęcia jej w fałd. Odczucia parestezji niebyt wyraźne, a „pinch test” (test szczypania ) jest negatywny.
- III-cie stadium: widoczna jest ” skórka pomarańczowa”. Palpacyjnie wyczuwalne są drobne granulki w głębszych warstwach tkanki. podskórnej, czasami pojawia się ból spowodowany głęboką palpacją Występuje zmniejszenie elastyczności skóry z rejonami skóry wiotkiej. Brak dolegliwości bólowych spontanicznych, czasami pozytywny „pinch test”.
- IV-te stadium: skóra blada, pofałdowana o wyglądzie przypominającym „materac” , regionalnie hypotermiczna, wiotka. Łatwo daje się ujęć w fałd. Wstępują guzki pojedynczo lub w pakietach, bolesne palpacyjnie. Często zgłaszany jest ból spontaniczny. Pozytywny „pinch test.
Oprócz stopni rozwoju cellulitu wyróżniamy też jego różne rodzaje:
- cellulit twardy – występuje u młodych kobiet poniżej 25 roku życia, jest mało widoczny. Charakteryzuje się obecnością twardych, bolesnych zmian położonych płasko w tkance podskórnej. Zajmuje głównie okolicę pośladków, ud i wewnętrznej części kolan. Skóra na obszarach dotkniętych zmianami jest sucha, szorstka i zbita.
- cellulit wiotki – występuje po 35 roku życia, guzki stają się bardziej widoczne. Skóra jest wiotka i mało napięta, łatwo daje się ująć w fałd, w którym wyczuwalne są liczne grudki. Występuje na kończynach dolnych i górnych, pośladkach, brzuchu oraz sutkach.
- cellulit obrzękowy- jest to rzadko ale najcięższa postać cellulitu. Występuje przede wszystkim w okolicach pośladków i ud. Skóra jest napięta na obrzękniętych tkankach, a jej konsystencja porównywana jest do ciasta. Zmiany są bardzo widoczne.
- cellulit lipidowy- charakteryzuje się występowaniem grudek głęboko w tkance podskórnej, które osiągają duże rozmiary co wynika z ciągłego odkładania w nich lipidów.
Okolice predysponowane do występowania cellulitu:
- okolica krętarzowa,
- okolica górno-boczna i środkowo-boczna ud,
- okolica boczna, przyśrodkowa kolan,
- brzuch,
- pośladki,
- ramiona.
Rozpoznanie cellulitu na podstawie objawów klinicznych nie nastręcza większych problemów.
W początkowej fazie rozwoju lub przy innych schorzeniach współtowarzyszących możemy wykonać badania takie jak:
- termografia,
- badanie USG,
- badanie antropometryczne,
- wideo kapilaroskopia.
Leczenie cellulitu:
Nie ma jednolitej i ustalonej metody leczenia. Leczenie jest długotrwałe i wymaga systematyczności i stosowania terapii łączonej.
Leczenie cellulitu powinno uwzględniać:
- eliminację czynników wywołujących i o ile to możliwe predysponujących
- regulację przepuszczalności naczyń krwionośnych – działanie lipolityczne
- działanie przeciwobrzękowe
- aktywowanie przepływu krwi
Metody leczenia cellulitu można podzielić ogólnie na na:
- farmakologiczne
- kosmetyczne
- fizyczne
- chirurgiczne
Rodzaj i liczba terapii zależą od stopnia zaawansowania cellulitu oraz od stanu zdrowia pacjenta.
Wszystkie metody polegające na miejscowym ucisku, drenażu, masowaniu nie dają zadawalających wyników jeżeli chodzi o wyrównanie guzkowatego wyglądu skóry, zmniejszają jedynie obwód.
Większą skuteczność wykazują preparaty wstrzykiwane bezpośrednio do tkanki tłuszczowej w czasie mezoterapii. Szczególnie korzystne jest działanie mezoterapii w połączeniu z innymi metodami.
Wszystkie metody leczenia mogą jedynie zmniejszyć jego objawy i spowodować przejściową poprawę wyglądu skóry. Im mniej zaawansowany cellulit i im szybciej zaczniemy go leczyć tym lepsze uzyskujemy efekty leczenia.
W celu utrzymania korzystnego wyglądu po serii zabiegów, najistotniejsze znaczenie ma zmiana trybu życia:
- odpowiednia dieta
- kontrolowaniem wagi ciała (unikanie wahań ciśnienia)
- ruch, ćwiczenia fizyczne
- regularna pielęgnacja domowa
- masaże
ROZSTĘPY
W początkowej fazie rozwoju (faza zapalna) są one obrzęknięte, wyniosłe, koloru sinoczerwonego lub czerwonego. Układają się wobec siebie równolegle. Są różnej szerokości i grubości. Z czasem ulegają zanikowi- są pomarszczone, zapadłe, ich barwa zmienia się na perłowobiałą. Skóra w ich obrębie jest lśniąca, wiotka (faza zanikowa – przeorganizowania).
Rozstępy są rodzajem blizn. Czerwone rozstępy odpowiadają bliznom w trakcie rychłozrostu, a rozstępy białe odpowiadają bliźnie ostatecznej.
Nie upośledzają funkcji organizmu. Z reguły nie towarzyszą im objawy kliniczne, poza czasami występującym świądem, odczuciem pieczenia. Stanowią jednak poważny problem natury estetycznej.
Przyczyna powstawania rozstępów:
Przyczyna ich powstawania nie została dokładnie wyjaśniona, choć wiadomo, że w ich obrębie dochodzi do zaburzeń architektury włókien kolagenowych i elastycznych, które są odpowiedzialne za elastyczność, jędrność, sprężystość i wytrzymałość skóry.
Rozstępy powstają w skórze właściwej. Są efektem dysproporcji pomiędzy wytrzymałością skóry, a siłami ją rozciągającymi.
Pojawienie się rozstępów wskazuje na upośledzenie funkcji fibroblastów. Szczególna rolę w pojawieniu się rozstępów odgrywają czynniki hormonalne- fizjologiczne (ciąża, okres dojrzewania), chorobowe, lub związane z przyjmowaniem niektórych leków.
Zmiany stężenia hormonów zwłaszcza podwyższony poziom kortyzolu ( jeden z hormonów produkowany przez korę nadnerczy), zaburza czynność fibroblastów. W wyniku czego produkowane są zmienione włókna kolagenu i elastyny, które są bardziej kruche, mniej elastyczne i mniej podatne na rozciąganie. Podczas nadmiernego lub nagłego i szybkiego rozciągania skóry ( jak to np. ma miejsce w przypadku przyrostu masy ciała ) dochodzi do zrywania regularnej sieci włókien w skórze właściwej, czego efektem są rozstępy.
Dodatkowo ścieńczenie naskórka powoduje, że są one bardziej widoczne.
Czynniki predysponujące do występowania rozstępów:
- czynniki genetyczne
- okres dojrzewania – ciąża – okres karmienia
- menopauza
- otyłość
- częste, nagłe wahania masy ciała
- diety niskokaloryczne
- dieta uboga w makro i mikroelementy, niskoproteinowa
- uprawianie kulturystyki i sportów siłowych – schorzenia endokrynologiczne (np.Choroba Cushinga) – leki sterydowe ogólne i miejscowe
- przyjmowanie „anabolików”
- antykoncepcja hormonalna
Miejsca predysponowane do występowania:
Rozstępy mają charakterystyczną lokalizację i typowy kierunek przebiegu.
Najczęściej występują na: pośladkach, udach, biodrach na brzuchu, piersiach, w okolicach barków.
Zazwyczaj występują symetrycznie i pojawiają się w kilku miejscach na raz.
Na brzuchu mogą układać się promieniście lub wachlarzowato, na biodrach poprzecznie , na piersiach promieniście od brodawki sutkowej, na pośladkach poziomo, na udach skośnie od wewnątrz , w okolicy lędźwiowo-krzyżowej poziomo.
Leczenie rozstępów:
Nie możemy trwale usunąć rozstępów, ale zdecydowanie możemy je zredukować i poprawić wygląd skóry.
Zdecydowanie lepsze wyniki leczenia uzyskujemy gdy rozstęp jest w pierwszej fazie rozwoju.
Terapia jest długotrwała, wymaga systematyczności.
Efekty leczenia nie zawsze są zadawalające stąd stosowanie terapii łączonych.
Wszystkie zabiegi stosowane oddzielnie lub w terapii łączonej mają na celu wygładzenie, poprawę jędrności, elastyczności skóry oraz wyrównanie jej koloru, co sprawia, że rozstępy stają się mniej widoczne. Rodzaj i częstotliwość zabiegów jest proponowany przez lekarza, w zależności i od rodzaju i zaawansowania zmian.
Niezwykle istotnym elementem zapobiegającym powstawaniu rozstępów jak i podtrzymującym efekt leczenia jest profilaktyka polegająca na:
- stosowanie zbilansowanej diety bogatej w makro i mikroelementy, bogatej w proteiny
- unikanie wahań masy ciała
- stosowanie racjonalnych diet pod kontrolą specjalisty
- masaż skóry
- odpowiednio dobrane kosmetyki z substancjami nawilżającymi, regenerującymi i ujędrniającymi skórę.
BLIZNY
Blizna wyraźnie różni się od otaczającej ją skóry kolorem, strukturą, reakcją na promieniowanie słoneczne, elastycznością i wytrzymałością.
Blizna do czasu 12 miesięcy od powstania jest blizną świeżą, tzn. nie do końca uformowaną, a w jej obrębie zachodzą dynamiczne procesy przebudowy z udziałem włókien elastycznych i kolagenowych oraz naczyń krwionośnych.
Jeśli w tym okresie czasu zapewnimy bliźnie odpowiednie warunki (ochrona przed dodatkowymi urazami, właściwa pielęgnacja i zabezpieczenie przed słońcem i mrozem), naturalne procesy naprawcze organizmu w większości przypadków prowadzą do wytworzenia blizny korzystnej z punktu widzenia estetycznego.
Gojenie się rany definiuje się jako zamkniecie ubytku w procesie bliznowacenia.
Rany powierzchowne obejmujące zewnętrzną warstwę skóry goją się bez blizny na drodze naskórkowania. Uszkodzenie głębsze skóry wiąże się zawsze z wytworzeniem blizny.
Gojenie jest procesem dynamicznym, wieloetapowymi i skomplikowanym. Może zachodzić jako gojenie:
- per primam ( rychłozrost ) – występuje przy zaopatrzeniu chirurgicznym rany
- per secundam (ziarninowanie) – rana pozostawiona do „samoistnego wygojenia”
Gojenie pod strupem zdarza się wtedy, gdy początkowy skrzep ulegnie wyschnięciu, tworząc strup będący naturalnym biologicznym opatrunkiem, zaś ziarninowanie i regeneracja naskórka odbywa się pod nim.
Etapy gojenia się ran:
Wyodrębniono trzy główne fazy gojenia skóry, które następują po zakończeniu hemostazy:
- Faza zapalna trwa zwykle od 48 do 72 godzin i obejmuje
- odpowiedź naczyniową
- odpowiedź komórkową
- faza proliferacyjna- trwa 10-15 dni i obejmuje:
- odtworzenie bariery naskórkowej
- odtworzenie właściwego unaczynienia
- wzmocnienie tkanek w miejscu zranionym (fibroplazja)
- Faza remodolingu obejmuje:
- depozycję składników macierzy i ich wymianę
- równowagę, synteza- resorpcja kolagenu
- porządkowanie włókien kolagenowych
Proces odbudowy rozpoczyna się już w fazie reakcji zapalnej i proliferacyjnej i trwa do 2 miesięcy aż do pełnego zamknięcia rany, po czym następuje faza regresji, która może trwać nawet 2 lata.
Zaburzenia tego procesu może prowadzić do opóźnienia gojenia, powstania rany przewlekłej lub wytworzenia patologicznej blizny.
Ostateczny wygląd blizny zależy od uwarunkowań osobniczych i predyspozycji dziedzicznych.
Czynniki wpływające na proces gojenia:
- Czynniki ogólne:
- złe odżywianie
- niedobory białka, witamin A i E
- leki- sterydy
- cytostatyki
- zaburzenia krążenia
- zaawansowany wiek
- Czynniki miejscowe
- złe ukrwienie rany
- zakażenie
- leki miejscowe
- niekorzystne mikrośrodowisko
- neuropatia
- radioterapia
- zła technika operacyjna
Podział blizn patologicznych:
Blizny patologiczne możemy podzielić na:
- zanikowe ( atroficzne)
- przerostowe (hipertroficzne)
- keloidy (bliznowce)
Blizny zanikowe (atroficzne):
Blizny zanikowe są efektem zakłócenia procesu gojenia, związanego z niedostateczną syntezą nowej tkanki, jak ma to miejsce w przypadku trądziku, blizn po ospie wietrznej, czy nieprawidłowym leczeniu sterydami.
Miejscowy stan zapalny działa na podścielisko łącznotkankowe położone poniżej, prowadząc do jego destrukcji. Do blizn zanikowych zalicza się również rozstępy.
Klinicznie blizny zanikowe to zwykle okrągłe , małe wgłębienia leżące poniżej powierzchni otaczającej je skóry.
Blizny przerostowe i keloidy (bliznowce):
Blizny przerosłe i keloidy są wynikiem patologicznej odpowiedzi na uraz skóry i pozostają pod regulacją wielu czynników wzrostu.
Z nie do końca wyjaśnionych przyczyn dochodzi do zaburzenia rozkładu i syntezy kolagenu, prowadzących do jego nadprodukcji i powstania blizn przerosłych.
Mogą powstać w każdym wieku , zarówno u kobiet jak i mężczyzn ale ryzyko jest większe u dzieci, młodzieży i osób młodych.
Do czynników ryzyka wpływających na wytworzenie się blizn nieprawidłowych zaliczamy:
- przedłużające się gojenie rany
- proces zapalny
- napięcie okolicy rany
- pigmentacja skóry
- podatność genetyczna
Blizny przerostowe – rozwijają się w stosunkowo krótkim czasie od momentu uszkodzenia skóry i nie przekraczają granicy rany. Zmniejszają się z biegiem czasu. Mogą się cofać samoistnie, ale również wykazywać tendencję do dalszego wzrostu. Nie jest możliwe stwierdzenie czy dana blizna cofnie się sama bez leczenia.
Blizny tego typu poszerzają się z powodu napięcia rany. Zwykle są czerwone, pogrubiałe uniesione powyżej poziom skóry ją otaczającej.
Bliznowce (keloidy):
Zaliczane są do łagodnych nowotworów skóry. Są guzami łącznotkankowymi, które pojawiają się w miejscu urazów i uszkodzeń skóry, a także z blizn potrądzikowych. W ciągu kilku miesięcy lub lat mogą ulec przeobrażeniu w zgrubiałe blizny. Keloidy podobnie jak blizny przerostowe to zaburzenia związane głównie z nadmierną aktywnością fibroblastów. W odróżnieniu od blizn przerostowych nie wykazują tendencji do samoistnego spłaszczenia i cofania się, zawsze przekraczają linię urazu. Charakteryzują się znaczną skłonnością do nawrotów po wycięciu chirurgicznym. Klinicznie są to włókniste, spoiste, twarde guzy z charakterystycznymi wypustkami. Mają często nieregularny kształt lub układają się podłużnie. Skóra w miejscu keloidów jest sina, sinoczerwona, matowa, może być gładka.
Bliznowce występują częściej u osób o ciemnej karnacji (Afrykanie, Azjaci).
W niektórych rodzinach istnieje genetyczna skłonność do tworzenia bliznowców.
Obszary predysponowane do wystąpienia keloidów to:
- ramiona
- mostek
- plecy
- żuchwa
- kończyny górne
- małżowiny uszne
Bliznom przerosłym i keloidom może towarzyszyć świąd oraz ból. Duże blizny zlokalizowane w okolicy stawu mogą ograniczać jego ruchomość.
System klasyfikacji blizny wg stopnia nasilenia według „Vancouver Scar Scale”:
- blizna dojrzała: blizna płaska, jasno zabarwiona
- blizna niedojrzała: czerwona, lekko uniesiona. Czasami z towarzyszącym świądem lub bólem. Wiele z nich po pewnym czasie „dojrzeje”. Staną się płaskie, o zabarwieniu podobnym do skóry.
- blizna liniowa hipertroficzna/przerostowa (np. blizna pooperacyjna, po urazie): czerwona uniesiona, ograniczona do granic cięcia, urazu. Blizny te mogą się szybko powiększać przez 3-6 miesięcy, a następnie po fazie statycznej zaczynają się cofać. „Dojrzewają” do wyglądu nieco „sznurowatego” o zwiększonej szerokości. Pełny obraz dojrzewania może trwać nawet 2 lata.
- rozległa blizna hipertroficzna (np. oparzeniowa): blizna pozostaje w obrębie brzegów rany, czerwona, wzniesiona, czasami swędząca.
- mniejszy bliznowiec – ogniskowo wzniesiona , swędząca blizna wykraczająca poza normalna tkankę. Może się rozwijać do 1 roku od urazu. Nie cofa się samoistnie. Zwykle chirurgiczne wycięcie powoduje częste nawroty. Może to być genetyczna nieprawidłowość bliznowacenia.
- większy bliznowiec: duża wzniesiona blizna(powyżej 0,5 cm). Może być bolesna lub swędząca. Rozciąga się poza normalną tkankę. Jest często efektem niewielkiego urazu.
Leczenie bliznowców, blizn przerostowych:
O wiele skuteczniejsze jest zapobieganie bliznom przerostowym niż ich leczenie.
Do zasad profilaktyki w przypadku blizn przyrosłych zalicza się :
- zabiegi ograniczone do zabiegów ze wskazań lekarskich,
- cięcie chirurgiczne wykonywane wzdłuż linii najmniejszego napięcia,
- technika zabieg najmniej uszkadzająca tkanki, atraumatyczna,
- po zabiegu chirurgicznym lub urazie odpowiednie zaopatrzenie rany zmniejszające napięcie na ranie,
- sterylne zaopatrzenie rany w celu uniknięcia infekcji.
Leczenie blizn przerosłych keloidów (bliznowców)
Leczenie blizn jest trudne, zwłaszcza w przypadku bliznowców, które ciężko poddają się terapii, a usunięte chirurgicznie nawracają, przybierając jeszcze większy rozmiar. Wybór metody leczenia zależy od dokładnej oceny klinicznej blizny: rodzaj blizny, jej rozmiar, głębokość, część ciała, na której powstała oraz okres, jaki dzieli jej zaistnienie od rozpoczęcia leczenia.
Leczenie blizn przerosłych i bliznowców charakteryzuje się dużą różnorodnością metod.
Ogólnie metody leczenia możemy podzielić na chirurgiczne i niechirurgiczne. Obecnie w leczeniu zaleca się metody skojarzone.
Jako pierwsze po wygojeniu zaleca się leczenie farmakologiczne miejscowe. Stosowane są preparaty zawierające wyciąg z cebuli morskiej i heparynę, które sprzyjać mają normalizacji dalszego procesu gojenia.
Do najczęściej stosowanych metod leczenia zalicza się:
- leczenie chirurgiczne,
- leczenie farmakologiczne (do ogniskowe iniekcje kortykosteroidów i innych środków)
- pokrywanie blizny żelem silikonowym
- immunoterapia
- terapia uciskowa- presoterapia
- krioterapia
- radioterapia
- laseroterapia
- terapia fotodynamiczna (PDF)
- lasery biostymulujące (niskoenergetyczne)
Leczenie nie zawsze jest skuteczne ponieważ bliznowce mają tendencję do nawrotów.
Leczenie blizn zanikowych
Wygląd blizny można poprawić, opierając się na dwóch procesach skórnych: złuszczaniu oraz stymulacji żywych warstw skóry do odnowy.
Oprócz zabiegów leczniczych stosuje się zabiegi pielęgnacyjne, natłuszczanie, nawilżanie i masowanie. Blizny należy chronić przed wpływem promieniowania UV i wysokich temperatur.
Należy przy tym pamiętać, że każda blizna jest zmianą trwałą i nie można jej całkowicie usunąć żadnymi metodami.
Dzięki jednak profilaktyce, pielęgnacji, zabiegom, możemy spowodować, że blizna będzie mniej widoczna, płaska, w kolorze skóry, bardziej elastyczna.
PRZEBARWIENIA
 Melanina obecna w skórze pełni naturalną ochronę przed promieniowaniem ultrafioletowym (UV) emitowanym przez słońce i promieniowaniem jonizującym. Pełni również rolę wymiennika jonowego w układzie odtruwającym skórę.
Melanina obecna w skórze pełni naturalną ochronę przed promieniowaniem ultrafioletowym (UV) emitowanym przez słońce i promieniowaniem jonizującym. Pełni również rolę wymiennika jonowego w układzie odtruwającym skórę.
Melanocyty – najczęściej występują w naskórku, w mieszku włosowym, oku, wokół naczyń skóry, nerwów obwodowych.
Liczba melanocytów jest podobna u kobiet i mężczyzn, nie zależy od rasy. Zróżnicowanie etniczne koloru skóry zależy od rozmiaru i gęstości występowania melanocytów.
Wyróżniamy dwa typy melaniny:
- eumelanina ( nazywana „prawdziwą” melaniną)- jest czarna lub brązowa i obecna w skórze osób o ciemnej karnacji (chroni przed promieniami UV),
- feomelanina ( nazywana też „czerwoną” melaniną )- jest obecna w skórze osób o jasnej karnacji i rudych włosach (nie chroni przed promieniowaniem UV).
Proporcja tych dwóch typów melaniny określa naturalny kolor skóry i rodzaj opalenizny powstający w wyniku ekspozycji na słońce.
Melanina jest produkowana z tyrozyny przez melanocyty ( które znajdują się w najgłębszej warstwie naskórka ) i jest gromadzona w postaci ziarenek w pęcherzykach zwanych melanosomami. Pod wpływem jednego z bodźców czynnika wewnętrznego ( jak skłonności genetyczne, hormony ) lub czynnika zewnętrznego ( np. promienie UV ), melanosomy z melaniną pękają i pigment zostaje uwolniony do komórki. W wyniku procesu odnowy komórkowej, komórki z melaniną stopniowo wędrują na powierzchnię naskórka wypychane przez kolejne grupy nowo powstałych komórek. Gdy dotrą do zewnętrznej warstwy naskórka tzw. warstwy rogowej, obumierają i ulegają stałemu, stopniowemu i niewidocznemu dla oka procesowi złuszczania.
Jeden melanocyt utrzymuje połączenie z 36 keranocytami tworząc naskórkową jednostkę melanocytową .
Proces melanogenezy podlega regulacji przez czynniki genetyczne i hormonalne.
Może on zostać zmieniony pod wpływem różnych czynników.
Zaburzenia barwnikowe skóry mogą dotyczyć:
- kształtowania melanosomów w melanocytach
- wytwarzania melaniny w melanosomach
- penetracji melanosomów, melaniny do keratynocytów
Zaburzenia barwnikowe skóry mogą dotyczyć zaburzenia jakości i ilości melaniny – hypermelanosis i hypomelanosis.
Mogą być ograniczone i rozsiane, a w zależności od czasu wystąpienia: wrodzone i nabyte.
Przebarwienia na skórze dotykają ponad 90% osób rasy białej w wieku powyżej 50 lat. Dotyczy to wszystkich rodzajów skóry. Są to brązowawe plamy o różnej wielkości i nieregularnym kształcie, najczęściej zlokalizowane w okolicach ciała eksponowanych na słońce – na twarzy, dekolcie i na dłoniach.
Przebarwienia na skórze pojawiają się wtedy, kiedy mechanizmy pigmentacji są zaburzone, a dokładniej, kiedy następuje zwiększona produkcja melaniny.
Jeżeli melanina obecna jest w nadmiernych ilościach, nie jest już równo rozmieszczona na powierzchni skóry.
Gromadzi się tylko w niektórych miejscach, a to prowadzi do powstawania ciemniejszych plam – przebarwień.
W zależności od głębokości kumulacji melaniny dzielimy je na:
- naskórkowe,
- skórne,
- mieszane.
Przyczyny powstawania przebarwień nie zostały do końca wyjaśnione. Z całą pewnością mają one związek z procesem starzenia się skóry, oraz z ekspozycją na promieniowanie UV. Dodatkowymi czynnikami predysponującymi do przebarwień są:
- płeć żeńska
- miejscowe stany zapalne ( np. przebarwienia potrądzikowe)
- zaburzenia hormonalne
- ciąża (ostuda, melasma )
- menopauza
- zażywanie leków (hormonalne środki antykoncepcyjne, tetracykliny, barbiturany, sulfonamidy, fenotiazyny) lub preparatów ziołowych o właściwościach fotouczulających
- stosowanie perfum na odsłonięte obszary skóry
- niektóre choroby ogólnoustrojowe
- zaburzenia endokrynologiczne (np. choroby tarczycy, jajników)
- niektóre leki
- choroby ogólnoustrojowe ( np. porfirie, choroby wątroby )
- dieta
Do najczęściej spotykanych przebarwień zaliczamy:
- piegi – plamki wielkości 2- 5mm, złociste, ciemnobrązowe. Na ogół pojawiają się w dzieciństwie, ciemnieją pod wpływem promieniowania UV, stąd są mniej widoczne zimą.
- plamy soczewicowate– są większe od piegów, ciemniejsze i bardziej owalne. Występują na skórze od dzieciństwa w każdym miejscu na ciele. Nie są związane z nasłonecznieniem.
- plamy soczewicowate starcze– zmiany występują na odsłoniętych częściach ciała po przewlekłej ekspozycji słonecznej. Mają średnicę od kilku mm do kilku centymetrów. Brzeg ich jest często nieregularny, mają ciemnobrązowe zabarwienie. Nie mają tendencji do samoistnego ustępowania, nie ulegają wpływom nasłonecznienia.
- ostuda– przebarwienia zależne hormonalnie, stąd częste występowanie w ciąży, u osób przyjmujących doustną antykoncepcję, schorzeniach endokrynologicznych. Pojawiają się po ekspozycji na promieniowanie UV, występują wieloogniskowo.
- przebarwienia pozapalne– częściej dotyczą osób o ciemnej karnacji Obszar przebarwienia jest ograniczony do miejsc wcześniej zmienionych zapalnie lub uszkodzonych. Zmiany utrzymują się bardzo długo, czasami przez lata. Mogą wystąpić w przebiegu trądziku, łuszczycy, atopowego zapalnia skóry, liszaja i innych dermatoz.
- przebarwienia po odczynach fototoksycznych– wiążą się z przyjmowaniem leków i preparatów roślinnych o działaniu światłouczulającym.
Leczenie przebarwień:
Proces usuwania przebarwień jest trudny i długotrwały. Wymaga od pacjenta zdyscyplinowania i stosowania filtrów UV.
W leczeniu przebarwień do dyspozycji mamy wiele różnych metod – wyboru najbardziej skutecznej w danym wypadku dokonuje lekarz podczas konsultacji.
Najlepsze efekty uzyskujemy stosując terapię skojarzoną.
Leczenie kontynuuje się w domu przez stosowanie odpowiednich preparatów – kosmetyków wybielających.
Należy pamiętać o profilaktyce przebarwień:
- unikanie solariów
- unikanie słońca między godziną 11.00 a 16.00.
- ochrona skóry ubraniem oraz stosowanie filtrów przeciwsłonecznych o wysokim numerze fotoprotekcji
- stosowanie okularów przeciwsłonecznych
- dbanie o odpowiedni poziom nawodnienia organizmu
- stosowanie środka nawilżającego na partie ciała regularnie wystawiane na działanie słońca
- używanie produktów do oczyszczania i pielęgnacji odpowiednich do rodzaju skóry
- stosowanie zrównoważoną i urozmaiconej diety.
- unikanie palenia.
STARZENIE SIĘ UST I OKOLICY UST
 Genetycznie zakodowane cechy wargi górnej i dolnej, czerwieni wargowej, uzębienia, okolicy żuchwowej mają wpływ na proces starzenia się i wyglądu 1/3 dolnej twarzy.
Genetycznie zakodowane cechy wargi górnej i dolnej, czerwieni wargowej, uzębienia, okolicy żuchwowej mają wpływ na proces starzenia się i wyglądu 1/3 dolnej twarzy.
Starzenie się tej okolicy może przebiegać szybciej z uwagi na specyficzną budowę naszych ust, oraz z powodu naszych nawyków, nałogów.
Czerwień wargowa pokryta jest cienkim nabłonkiem, przez który prześwitują naczynia krwionośne. Jest delikatna, pozbawiona gruczołów potowych, z dużą ilością receptorów, które reagują na ból, dotyk, zmiany temperatury.
Usta nie posiadają, tak jak skóra, dostatecznej naturalnej warstwy ochronnej (mało gruczołów łojowych), zabezpieczającej je przed utratą wody i promieniowaniem UV.
Nasza mimika: ruchy warg, grymasy, uśmiechy, każdego dnia utrwalają zmarszczki i bruzdy.
Przyczyny i czynniki wpływające na starzenia się ust i okolicy ust:
- starzenie chronologiczne
- wahania ciężaru ciała
- mała ilość gruczołów łojowych
- stała ekspozycja na czynniki zewnętrzne (promieniowanie UV, zmiany temperatury)
- mimika – grymasy, zaciskanie, zagryzanie warg
- podpieranie rękoma kącików ust
- palenie tytoniu
- ubytki w uzębieniu (pogłębienie linii smutku)
Starzenie się ust przebiega w ściśle określonej kolejności.
W wyniku starzenia czerwień wargowa staje się coraz bardziej sucha. Odwodnienie pociąga za sobą utratę objętości i jędrności. W miarę nasilania się tego procesu wargi tracą kolor, a brzegi ust ulegają zwiotczeniu, co z kolei prowadzi do promieniście układających się zmarszczek wokół ust, nazywanych „zmarszczkami palacza”.
W wyniku procesu starzenia się dochodzi do następujących zmian w obrębie warg i okolic otaczających usta:
- zanik granicy skóry-czerwień wargowa
- zmniejszenie objętości czerwieni wargowej
- zmniejszenie objętości tkanki podskórnej i mięśni
- zmarszczki promieniste wokół ust ( tzw. zmarszczki palacza)
- pogłębienie bruzd nosowo-wargowych
- zanik rynienki wargowej(filtrum)
- zmiany w obrębie kącika ust ( opadanie kącika)
Ponieważ woda jest niezbędna do utrzymania jędrności skóry, a kwas hialuronowy jest najsilniejszą obecnie dostępną substancją nawilżającą, stosowanie go do zabiegów korekty warg jest powszechne.
Niezmiernie ważne jest przestrzeganie higieny kosmetycznej (pielęgnacyjnej ) i dietetycznej.
Podstawą pielęgnacji warg jest nawilżanie, natłuszczanie warg, ochrona przed promieniowaniem UV i niesprzyjającymi czynnikami atmosferycznymi.
ZMARSZCZKI
 Człowiek jest genetycznie zaprogramowany na starzenie się i jest to proces nieunikniony. Prędkość i przebieg starzenia się zależą od czynników wewnątrz i zewnątrzpochodnych:
Człowiek jest genetycznie zaprogramowany na starzenie się i jest to proces nieunikniony. Prędkość i przebieg starzenia się zależą od czynników wewnątrz i zewnątrzpochodnych:
-
-
-
-
- czynnik wenątrzpochodny: związany jest z „zegarem biologicznym” i predyspozycjami genetycznymi. Nie mamy na niego wpływu i tym samym nie mamy wpływu na szybkość starzenia się.
-
-
-
-
-
-
-
- czynnik zewnatrzpochodny: zależny jest od wpływu czynników środowiskowych, przede wszystkim słońca (promieniowania UV) oraz zanieczyszczeń.
-
-
-
Istnieje kilka teorii tłumaczących mechanizm procesu starzenia. Jedna grupa teorii jest związana z mechanizmami genetycznego starzenia skóry, druga ze starzeniem związanym z działaniem różnych czynników uszkadzających.
Różne mechanizmy mogą się na siebie nakładać. W komórkach ulegających mitozie mogą przeważać czynniki genetyczne, a w komórkach postmitotycznych czynniki uszkadzające.
Najbardziej popularne teorie starzenia się to:
- Teoria genów starzenia
- Teoria mutacji
- Teoria starzenia komórki
- Teoria związana ze wzmożoną ekspresją genów supresorowych i inwolucją genów promujących proliferację tj. onkogenów
- Teoria telomerowa
- Teoria związana z apoptozą
- Teoria zaburzenia funkcji komórek
- Teoria stresu oksydacyjnego – Teoria błędu
- Teoria nie enzymatycznej glikozylacji białek
Starzenie się skóry charakteryzuje się:
- osłabieniem mechanizmów obronnych
- spowolnieniem naturalnej odnowy tkankowej
- wolniejszą regeneracją uszkodzeń
- zakłóceniem procesów regulacyjnych
- trwałymi zmianami morfologicznymi
- zwiotczeniami
- obniżenie elastyczności
- wysuszenie
- zmarszczki
- zaburzenia pigmentacji – przebarwienia
- zmiana kolorytu
- zmniejszenie grubości naskórka poszerzenie naczyń krwionośnych
Starzenie się skóry podobnie jak całego organizmu przebiega dwutorowo jako proces zewnątrz i wewnątrzpochodny.
Obraz kliniczny zmian starzenia skóry pod wpływem promieniowania słonecznego i starzenia wewnątrzpochodnego ściśle się ze sobą wiąże i decyduje o pełnym obrazie starzejącej skóry. Oba procesy mogą powodować zupełnie odwrotne zjawiska w skórze, a ich wypadkowa jest czasem nazywana prawdziwym starzeniem skóry – true aging.
Obraz kliniczny “słonecznego” starzenia skóry to między innymi:
- pogrubienie skóry,
- bruzdy i głębokie zmarszczki,
- odbarwienia, przebarwienia,
- chropowatość skóry,
- pojawienie się zmian przednowotworowych i nowotworów.
Obraz kliniczny starzenia genetycznego to między innymi :
- zmniejszenie grubości naskórka,
- wiotkość skóry,
- utrata elastyczności,
- sieć delikatnych zmarszczek.
Przyczyny starzenia się skóry w sposób chronologiczny (naturalny)- wewnątrzpochodny:
Najważniejszą przyczyną starzenia się skóry w sposób chronologiczny, są zmiany hormonalne, związane z poziomem estrogenów i testosteronu w organizmie.
O tempie starzenia się skóry decydują również uwarunkowania genetyczne. Na nie niestety nie mamy wpływu.
Przyczyny przyspieszonego starzenia się skóry- starzenie zewnątrzpochodne:
Głównymi przyczynami przyspieszonego starzenia się skóry są:
- promieniowanie ultrafioletowe,
- stresujący tryb życia,
- palenie papierosów,
- klimatyzacja,
- przebywanie w zadymionych pomieszczeniach,
- niewłaściwy sposób odżywiania,
- krótkie przebywanie na świeżym powietrzu,
- brak wysiłku fizycznego.
Wszystkie te czynniki stymulują powstawanie w organizmie wolnych rodników. Wolne rodniki prowadzą do uszkodzeń w obrębie materiału genetycznego DNA komórek naskórka i skóry właściwej, niszczą białka takie jak elastyna i kolagen. Przyczyniają się w ten sposób do powstania zmarszczek, zmniejszenia elastyczności i gęstości skóry.
Według niektórych autorów w określonych warunkach klimatycznych, czynniki środowiskowe mogą być odpowiedzialne aż za 80% zmian obserwowanych w przebiegu starzenia skóry do 45 -50 r. ż.
W ostatnich latach obserwuje się nasilenie procesu starzenia słonecznego (photoaging), związanego z częstymi ekspozycjami na intensywne promieniowanie słoneczne i korzystanie z solariów.
Mechanizm starzenia wewnątrzpochodnego skóry:
W młodej skórze procesy rozkładu i regeneracji są w równowadze.
W skórze dojrzałej natomiast:
- zaczynają dominować procesy destrukcyjne
- następuje ogólne osłabienie zdolności do zachowywania równowagi
- komórki żyją krócej
- obserwuje się spowolnienie procesów odnowy
- ogólne osłabienie aktywności fizjologicznej
- uszkodzenia układów regenerujących
- rozregulowanie procesów wzrostu i odnowy tkankowej
Mechanizm starzenia zewnątrzpochodnego skóry to:
- uszkodzenia struktur fizjologicznych : tkanek, enzymów, układów regulujących kwasów nukleinowych
Skutki fizjologiczne :
- uszkodzenia układów regenerujących
- rozregulowanie procesów wzrostu i odnowy tkankowej
- mutacje
W obrazie starzenia wewnątrzpochodnego przeważają procesy zanikowe, podczas gdy starzenie zewnątrzpochodne charakteryzuje się przewagą procesów przerostowych.
W czasie starzenia chronologicznego (wewnątrzpochodnego) dochodzi do zmian zanikowych we wszystkich trzech warstwach skóry:
- Objawy i konsekwencje starzenia się w naskórku:
- dochodzi do zaniku warstwy podstawnej i kolczystej, zwanych również warstwą Malpighiego, co prowadzi do wydłużenia cyklu powstawania nowych komórek
- wskutek dezorganizacji warstwy podstawnej, naskórek staje się przesuszony, łuszczący i wyraźnie cieńszy
- ograniczona zostaje produkcja naturalnego czynnika nawilżającego NMF (natural moisturising factor), zawartego w keratynocytach
- w warstwie podstawnej naskórka, dochodzi do zmniejszenia ilości melanocytów ( komórek barwnikowych ) – komórki barwnikowe mają jednak zwiększoną tendencję do gromadzenia się, czego wynikiem jest pojawienie się skupisk plam barwnikowych, zwanych plamami starczymi
- warstwa rogowa nadmiernie się łuszczy – cement międzykomórkowy ulega osłabieniu, ponieważ warstwa ochronna na powierzchni skóry, tzw. film wodno-tłuszczowy, zanika – spowolnieniu ulega synteza lipidów
- naskórek staje się cienki i odwodniony – dochodzi do nierównomiernego rozkładu melaniny i powstawania przebarwień – maleje liczba komórek Langerhansa (biorących udział w naskórkowych procesach immunologicznych), maleją właściwości ochronne skóry – w spojeniu skóry właściwej z naskórkiem komórki ulegają spłaszczeniu, co spowalnia wymianę substancji odżywczych, zmniejsza przyleganie skóry właściwej i naskórka -pojawiają się bruzdy i zmarszczki
- Objawy starzenia w skórze właściwej:
- włókna warstwy brodawkowatej na styku naskórka i skóry właściwej zostają zniszczone, następuje spłaszczenie tej warstwy
- spada produkcja fibroblastów, które zaczynają produkować elastazę i kolagenazę, enzymy niszczące włókna elastyny i kolagenu
- włókna kolagenu stają się sztywniejsze, twarde i pofałdowane – składniki macierzy pozakomórkowej (glikoaminoglikany, w tym kwas hialuronowy) ulegają glikacji, czyli reakcji między cząsteczkami cukrów a cząsteczkami protein, efektem jest sztywnienie tkanki łącznej;
- wymiana międzykomórkowa ulega spowolnieniu
- zanikają przydatki skóry (paznokcie, korzenie włosów, gruczoły skórne ) i receptory czucia
- skóra traci elastyczność i jędrność, jest głęboko odwodniona; zmarszczki stają się coraz bardziej widoczne, rysy twarzy wiotczeją
- Objawy starzenia w tkance podskórnej:
- mamy do czynienia zarówno ze zmianami typu rozrostu jak i zaniku tkanki podskórnej,
- zmniejsza się metabolizm komórkowy,
- zmniejsza się aktywność adipocytów (komórek tłuszczowych).
Obserwuje się następujące zmiany w układzie naczyniowym skóry:
- dochodzi do spadku unaczynienia skóry szczególnie w warstwie brodawkowatej
- zmniejsza się przepływ krwi i tym samym następuje zmniejszenie wymiany składników odżywczych, zaburzenie termoregulacji, obniżenie ciepłoty skóry
- naczynia stają się coraz bardziej kruche i wrażliwe- efektem jest rumień i liczne teleangiektazje
Objawy kliniczne to:
- cienki naskórek
- skóra odwodniona, blada, sucha , szorstka, często swędząca
- mała elastyczność, sprężystość skóry
- plamy barwnikowe
- spadek wydzielania łoju i potu
- zaburzenia termoregulacji- (skóra chłodna)
Przedwczesne starzenie się skóry (zewnątrzpochodne):
W procesie przedwczesnego starzenia się skóry zmiany dotyczą najbardziej tkanki łącznej. Zmniejsza się ilość kolagenu i elastyny, wskutek nieprawidłowej aktywności fibroblastów – komórek odpowiedzialnych za ich tworzenie. Kolagen ulega zwyrodnieniu. Dochodzi do nagromadzenia się substancji podobnej do elastyny, lecz bez jej właściwości elastycznych.
Promieniowanie ultrafioletowe prowadzi do wielu zmian degeneracyjnych w skórze takich jak:
- nadmierne wytwarzanie pigmentu – opalenizna jest reakcją obronną skóry na promieniowanie UV – wyzwala reakcje rumieniowe, poszerzanie się naczyń krwionośnych – inicjuje procesy zapalne – inicjuje powstawanie przebarwień – zwiększa ryzyko powstania nowotworów w skórze – powoduje zmiany w obrębie gruczołów łojowych, które ulegają przerostowi, wytwarzając cysty i brodawki łojotokowe o nierównej, brodawkowatej i rogowaciejącej powierzchni
- wpływa na jej odwodnienie i wysuszenie skóry – naskórek ulega pogrubieniu, dochodzi do odwodnienia – skóra staje się szorstka, łuszczy się – pojawiają się głębokie zmarszczki i bruzdy
Zmarszczki stanowią najbardziej widoczny objaw starzenia się skóry.
Powstawanie zmarszczek zależne jest od ogólnego stanu zdrowia, oddziaływania hormonów, czynników genetycznych, trybu życia, sposobu odżywiania, mimiki, a także od wpływów zewnętrznych. Szczególnie destrukcyjny wpływ na skórę ma ekspozycja na promienie słoneczne, a także korzystanie z solarium oraz palenie tytoniu.
Rodzaje zmarszczek
Wyróżniamy kilka typów zmarszczek:
- Zmarszczki płodowe: występują przeważnie na szyi i przebiegają poprzecznie. Występują od urodzenia i nie mamy na nie wpływu.
- Bruzdy ruchome– występują na dłoniach i stopach. Powstają przez zapadanie się skóry w zagłębienia uwarunkowane budową anatomiczną ciała i w dużym stopniu zależą od wytrzymałości tkanki podskórnej.
- Zmarszczki suche- powstają w wyniku odwodnienia i wysuszenia warstwy rogowej naskórka.
- Zmarszczki starcze– powstają na skutek zmian w strukturze włókien łącznotkankowych, tkance podskórnej oraz resorpcji kości. Na powstawanie starczych zmarszczek duży wpływ mają czynniki dziedziczne.
- Zmarszczki mimiczne powstają w wyniku skurczów mięśni, których przyczepy bezpośrednio znajdują się w skórze. Każdego dnia mięśnie twarzy wykonując ruchy, powodują zmiany napięcia skóry, a to generuje powstawanie linii i zmarszczek. Do zmarszczek mimicznych zaliczamy kurze łapki wokół oczu, zmarszczki czoła poziomie , między brwiowe. Na zmarszczki mimiczne mamy ograniczony wpływ. Ich przebieg i wygląd są dziedziczne.
W zależności od głównych mechanizmów biorących udział w ich powstawaniu, zmarszczki dzielimy na:
- mimiczne- powstające wyniku skurczów mięśni twarzy
- grawitacyjne- pojawiające się na skutek wiotczenia skóry w procesie starzenia
- posłoneczne- spowodowanie działaniem promieniowania UV
- senne- wynikające z powodu ułożenia skóry podczas snu
Zmarszczki, bruzdy pojawiają się w określonej kolejności:
– 30 – lat: nadmiar skóry powiek górnych powoduje opadanie powiek górnych, zaznaczenie „kurzych łapek” w bocznych kątach oka
– 40 – lat: wyraźnie zaznaczone fałdy nosowo – wargowe ( bruzdy od skrzydełka nosa do kącika ust), poprzeczne zmarszczki czoła i zmarszczki pionowe między brwiowe ( zmarszczki lwie )
– 50 – lat: opadanie końca nosa, mniej wyraźnie zaznaczona linia żuchwy; zmarszczki szyi spowodowane widocznymi pasmami mięśnia szerokiego szyi, opadanie bocznych części policzków i tworzenie się tzw. chomików
– 60 – lat, 70 – lat: dalsze ścieńczenie skóry oraz zanik tkanki podskórnej, przyczyniający się do pogłębiania zmarszczek i wiotkości skóry.
Działanie profilaktyczne są najlepszą strategią opóźnienia procesów starzenia w skórze i w całym organizmie.
Najważniejsze z nich to:
- unikanie promieniowania ultrafioletowego
- unikanie tytoniu
- unikanie zanieczyszczeń
- używanie filtrów ochronnych przeciwsłonecznych o wysokim numerze fotoprotekcji
- stosowanie kosmetyków zawierających antyoksydanty, retinoidy i inne substancje aktywne
- zbilansowana dieta
- suplementacja przeciwutleniaczowa
Medycyna estetyczna dysponuje szeregiem skutecznych zabiegów pozwalających spłycić lub całkowicie usunąć zmarszczki, oraz przywrócić niekorzystne procesy zachodzące przy użyciu różnych technik niechirurgicznych.
NADPOTLIWOŚĆ RĄK, PACH, STÓP
Fizjopatologia pocenia:
Wyróżniamy dwa typy gruczołów potowych ekrynowe i apokrynowe:
-
-
-
-
- gruczoły ekrynowe- znajdują się na całej powierzchni ciała, mają znaczenie termoregulujące. Unerwione są przez włókna sympatyczne typu cholinergicznego. Występują: na plecach, klatce piersiowej, brzuchu, skórze głowy, dłoniach, pachach, stopach i twarzy.
-
-
-
- gruczoły apokrynowe- nie mają funkcji termoregulującej, unerwione są przez włókna sympatyczne typu adrenergicznego. Prawie wyłącznie występują w okolicy pach, oraz okolicy okołoodbytniczej, brodawek, narządów płciowych. Ich funkcja nie jest dokładnie poznana . Odpowiedzialne są za wydzielanie feromonów.
Za prawidłowe, fizjologiczne wydzielanie potu uważa się ilość nie przekraczającą 0, 5 l potu dziennie.
Czynniki wpływające na wydzielanie potu:
- wiek
- płeć
- stres
- odżywianie
- pora dnia
Zwiększone wydzielanie potu wywołane jest przez następujące czynniki:
- ćwiczenia fizyczne
- ciepło lub zimno
- alkohol, kawa lub herbata, palenie tytoniu
- ostre przyprawy
- stres, lęk lub silne emocje
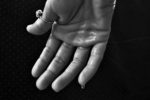
Hyperhydroza tym terminem medycznym określa się zaburzenie ilościowe wydzielania potu zlokalizowane, pod pachami, na stopach i dłoniach, czasami na skórze owłosionej głowy i na twarzy.
Jest to schorzenie chroniczne, pojawiające się głównie po okresie dojrzewania, znacznie utrudniająca normalne funkcjonowanie. Osoby z nadpotliwością wydzielają znacznie większą ilość potu niż jest potrzebna do utrzymania prawidłowej temperatury ciała.
Nie wiadomo, jakie są przyczyny nadmiernej potliwości, być może pewien wpływ na występowanie tego zaburzenia mają czynniki genetyczne.
Ocenia się, że nawet 1%- 3% populacji cierpi na jedną z odmian tego zaburzenia. Dolegliwości zwykle pojawiają się w drugiej lub w trzeciej dekadzie życia.
W Polsce nadpotliwość nie jest uznawana za chorobę.
Nadpotliwość jest związana z umiejscowioną lub uogólnioną nadczynnością gruczołów ekrynowych. Nie stwierdza się zmian w samych gruczołach. Zaburzenie aktywności gruczołów spowodowane jest prawdopodobnie na skutek nieprawidłowej czynności układu nerwowego autonomicznego.
Wyróżniamy trzy odmiany nadmiernego pocenia się:
- pocenie pierwotne (emocjonalne)
- pocenie wtórne (objawowe)
- nadmierne pocenie smakowe
Pocenie pierwotne – stanowi około 90 przypadków. Często występuje rodzinnie. Rozpoczyna się w dzieciństwie lub w okresie dojrzewania. Dotyczy głównie pach, dłoni, stóp, w mniejszym stopniu twarzy i pachwin. Pojawia się pod wpływem silnych emocji. Objawy nasilają się latem . Może mieć charakter napadowy.
Pocenie wtórne (objawowe) – występuje w przebiegu innych chorób takich jak:
- choroby układu nerwowego (np. Choroba Parkinsona)
- zaburzenia endokrynologicznych (nadczynność tarczycy, choroby przysadki mózgowej)
- stany przebiegające ze wzmożonym wydzielaniem katecholamin
- gruźlica
- malaria
- zakażenia wirusem HIV
- menopauza
- otyłość
- niektóre nowotwory
- zaburzenia naczyniowe (np. Choroba Raynauda)
- przyjmowanie niektórych leków
- zatrucia środkami ochrony roślin
Nadmierne pocenie smakowe – pojawia się po spożyciu gorących potraw, używek. Nadmiernemu poceniu się, towarzyszy rumień. Dotyczy twarzy w okolicach nosa, czoła, policzków, wargi górnej. Może wystąpić w przebiegu cukrzycy. Występuje również jako powikłanie po zabiegach chirurgicznych w okolicy przyusznej.
Uwzględniając czynność gruczołów potowych wyróżniamy również:
- nadpotliwość ogniskową– obszar skóry objęty nadmiernym poceniem nie przekracza 100 cm²
- nadpotliwość uogólnioną– obszar skóry objęty nadmiernym poceniem przekracza 100 cm²
Leczenie nadmiernego pocenia się:
Jest bardzo trudne. Można je podzielić na leczenie miejscowe, ogólne , chirurgiczne, leczenie toksyną botulinową.
Leczenie miejscowe obejmuje:
- stosowanie zawiesin zawierających taninę, formalinę, kwas borny, kwas salicylowy, tlenek glinu
- antyperspiranty
- jonoforeza
Leczenie ogólne obejmuje stosowanie między innymi takich leków jak:
- leki antycholinergiczne
- leki uspakajające
- leki z grupy beta-blokerów
Leczenie chirurgiczne obejmuje:
- usuniecie gruczołów potowych
- sympatektomię
- wycięcie skóry
- laserowe usunięcie gruczołów potowych
Leczenie z wykorzystanie toksyny botulinowej:
Do leczenia nadmiernego pocenia się wykorzystywana jest toksyna typu A.
Toksyna nie działa przyczynowo, ale skutecznie usuwa objawy nadmiernego pocenia się, poprzez blokowanie unerwienia współczulnego gruczołów potowych.
Przed wykonaniem zabiegu wykonuje się test Minora który umożliwia zidentyfikowanie miejsc, w których wydzielanie potu jest największe.
Efekt, w postaci zablokowania wydzielania potu, jest widoczny w okresie 5-14 dni po podaniu leku.
Blokada zakończeń nerwowych pod wpływem toksyny botulinowej utrzymuje się przynajmniej kilkanaście tygodni.
Kolejna sesja leczenia może być przeprowadzona po wygaśnięciu rezultatu poprzedniej.
ZMIANY OKOLICY OKA

Okolica oka to wyjątkowy obszar. To oczy pierwsze pokazują zmęczenie, emocje, a nawet objawy chorób nie tylko związanych z narządem wzroku. To oczy pokazują w jakiej kondycji jest nie tylko nasza skóra, ale również cały organizm.
Okolica oka to trudny obszar twarzy w związku z delikatnością i specyfiką jego budowy. Dlatego też wymaga specjalnej pielęgnacji. To również jeden z najtrudniejszych obszarów do leczenia zmian wywołanych nie tylko procesem starzenia. A to właśnie na skórze dolnej powieki najwcześniej pojawiają się pierwsze oznaki starzenia.
Oczy są dostrzegane na tle innych części twarzy, dlatego zmiany okolicy oka, maja wpływ na cały wygląd nasze twarzy.
Najczęstsze problemy okolicy oka dotyczą:
- zmarszczek wokół oczu
- uwidocznienia się i pogłębienia tzw. doliny łez
- opadających powiek
- opadających konturów brwi
- zmiany kształtu i wielkości oka
- obrzęków
- cieni pod oczami
- przesuszenie skóry okolicy oka
- utrata jędrności i elastyczności skóry
STARZENIE SIĘ OKOLICY OKA
Okolice oczu starzeją się na naszej twarzy jako pierwsze. Skóra w tym miejscu jest niezwykle cienka i delikatna ( naskórek ma zaledwie 0,5 mm grubości). Pozbawiona jest ochronnego płaszcza wodno-lipidowego, gdyż niemal pozbawiona jest gruczołów łojowych. Brak jest również gruczołów potowych. Jest uboga w tkankę podskórną. Dużo słabsze są też włókna kolagenowo-elastynowe. To okolica słabo ukrwiona z płytko położonymi naczyniami i z tendencję do gromadzenia chłonki. Zawiera dużo mastocytów, czyli komórek odpowiedzialnych za powstawanie alergii. Dodatkowo, okolica oka jest bardzo aktywna mimicznie co znacznie przyspiesza proces starzenia, powstają tzw. „kurze łapki”.
Jest również narażona na oddziaływanie wielu niekorzystnych czynników takich jak: promieniowanie słoneczne, intensywna praca mięśni mimicznych czy makijaż.
Z wiekiem skóra powiek ulega ścieńczeniu, staje się wiotka, mało elastyczna, przesuszona, pojawiają się również przebarwienia.
Wraz z utratą kolagenu, górne powieki opadają, co sprawia, że oczy wydają się mniejsze. Pogłębiają się i utrwalają zmarszczki mimiczne wokół oczu tzw. kurze łapki.
W procesie starzenia okolicy oka oprócz wiotczenia skóry bardzo dużą rolę odgrywa zanik tkanki podskórnej. Zanika również naturalna podściółka tłuszczowa przez co zapadają się pewne obszary twarzy. Pod skórą wiotczeją też mięśnie, które tworzą pewnego rodzaju rusztowanie dla skóry. W wyniku tych procesów zapada się skóra w obrębie oczodołu. Zanikanie tkanki podskórnej i ścieńczenie skóry pod oczami powoduje powstawanie cieni, a poranne obrzęki zamieniają się w worki pod oczami.
Pojawia się zagłębienie biegnące od wewnętrznego kącika oka wzdłuż policzka. To tzw. dolina łez, która nadaje naszej twarzy smutny, zmęczony i stary wyraz twarzy.
Rodzaje zmarszczek okolicy oka:
- mimiczne – na skutek ruchów mięśni mimicznych twarzy, pojawiają się jako pierwsze. W pierwszej kolejności można je dostrzec na czole, między brwiami oraz w okolicach oczu. Zmarszczki mimiczne nie uszkadzają włókien elastynowych i kolagenowych oraz komórek naskórka.
- grawitacyjne – są wynikiem naturalnego procesu starzenia się skóry oraz działania grawitacji ziemskiej. Degradacji ulegają włókna kolagenowe i elastynowe, zmniejsza się zawartość kwasu hialuronowego oraz zmniejsza się aktywność gruczołów łojowych. Zmarszczki grawitacyjne pojawiają się w okolicach powiek, na szyi oraz policzkach.
- strukturalne – wpływ na ich powstanie mają czynniki genetyczne, tryb życia, czynników genetycznych oraz ekspozycja na promieniowanie słoneczne. Częste opalanie przyczynia się do powstawania uszkodzeń w skórze właściwej i destrukcji włókien kolagenowych. Zmarszczkom towarzyszy utrata elastyczności oraz przebarwienia.
Dolina łez
To zagłębienie biegnące ukośnie od wewnętrznych kącików oczu w dół policzka (po tej linii płyną łzy), związane z atrofią tkanek nasilającą się wraz z wiekiem.
Wielki wpływ na jej powstanie ma tryb życia. Palenie papierosów, gwałtowne chudnięcie, przyspieszają rozwój defektu. Do rozwoju zmiany przyczyniają się również aspekty, na które nie mamy większego wpływu, takie jak kształt kości twarzoczaszki czy grubość tkanki tłuszczowej na twarzy.
Zdarza się, że dolina łez powstaje u stosunkowo młodych osób. W związku z tym naturalne procesy starzenia się skóry nie są jedyną przyczyną powstawania doliny łez. Wpływ na jej rozwój ma wiele podłoży, od zaburzeń metabolicznych, aż po czynniki genetyczne.
Tego rodzaju zmiany skórne bardzo wyraźnie wpływają na wygląd (efekt starzenia, zmęczenia), dlatego niezależnie od powodu ich powstania i od wieku pacjenta, warto ją zlikwidować.
CIENIE I OPUCHNIĘCIA
Najczęściej zmiany tego typu występują okresowo lub stale u osób zdrowych i stanowią jedynie problem kosmetyczny. W części jednak przypadków występują w przebiegu różnych schorzeń i wymagają konsultacji ze specjalistami różnych dziedzin medycyny.
Niektóre stany i schorzenia, w przebiegu których mogą się pojawić cienie i obrzęki pod oczami:
- niedobory pokarmowe (niedobór witaminy K, witamin antyoksydacyjnych A, C, E, żelaza)
- alergie
- nadciśnienie
- cukrzyca
- wielomocz
- choroby nerek
- choroby pasożytnicze
Obrzęki wokół oczu:
Z fizjologicznego punktu widzenia opuchnięcie powieki dolnej jest najczęściej efektem niewielkich zastojów limfatycznych lub też odkładania się pod oczami tkanki tłuszczowej.
Obrzęki mogą dotyczyć powieki górnej i dolnej lub tylko dolnej.
Występują samoistnie lub towarzyszą chorobom miejscowym i ogólnoustrojowym.
Występują jako objaw izolowany dotyczący tylko okolic oka lub towarzyszą obrzękom innych okolic ciała.
Występują tylko rano po przebudzeniu lub „towarzyszą” nam przez cały dzień.
Gdy opuchnięcia wokół oczu pojawiają się najczęściej tuż po wstaniu ich przyczyną są zaburzenia cyrkulacji. W nocy kiedy przebywamy w pozycji horyzontalnej, ograniczone są skurcze mięśni, system limfatyczny odprowadzający wodę i toksyczne produkty przemiany materii spowalniają pracę. Nagromadzona w tkance podskórnej woda jest bardzo widoczna przez cienki naskórek .
Zwiększona przepuszczalność, nadmierna kruchość ścian naczyń krwionośnych i przenikanie płynów do przestrzeni poza naczyniowej może być również przyczyną powstawania obrzęków.
Jeżeli opuchlizna i obrzęki wokół oczu pojawiają się nagle i/ lub utrzymują się przez dłuższy czas ich przyczyną mogą być choroby ogólnoustrojowe takie jak niewydolność układu krążenia, zaburzenia rytmu serca, choroby nerek, nadczynności tarczycy, zaburzenia w gospodarce hormonalnej.
Worki pod oczami, czyli opuchnięcia dolnej powieki, to efekt zastojów limfatycznych i/lub odkładania się pod oczami tkanki tłuszczowej.
Obrzęk górnych i dolnych powiek okalających oko może być również spowodowana przez :
- genetyczną skłonnością do opuchnięć
- alergie
- zaburzenie cyrkulacji limfy
- zaburzenia rytmu serca
- niewydolność krążenia
- choroby nerek
- zbyt słoną i ostrą dietą
- picie alkoholu
- zbyt dużą lub zbyt małą ilością snu
- ogólnym wyczerpaniem organizmu
- starzenie się organizmu
- stosowanie nieodpowiednich preparatów kosmetycznych
- zbyt suche powietrze
- zanieczyszczenia
- pocieranie oczu
- zła pielęgnacja i nieodpowiednie stosowanie kosmetyków
Cienie pod oczami to zmiany barwnikowe i naczyniowe, widoczne na naskórku dolnej powieki, a także pod nią. Możemy wyróżnić kilka przyczyn powstania cieni.
Uwarunkowane genetycznie i spowodowane bardzo płytkim położeniem naczyń krwionośnych towarzyszą nam od dzieciństwa.
Mogą być sygnałem chorób takich jak alergiczne lub kontaktowe zapalenie skóry, cukrzycy, stanów zapalnych, chorób tkanki łącznej.
Przyczynami powstawania zasinień pod oczami są również:
- spowolnione mikrokrążenie,
- zła dieta,
- przemęczenie, na przykład zbyt długą praca przy komputerze,
- niedobór snu,
- gwałtowne zmiany temperatury,
- zanieczyszczenia powietrza,
- dym papierosowy,
- kurz.
Wyróżniamy trzy główne typy cieni pod oczami:
- naczyniowe: występują w większości przypadków. Często jest to efekt dziedziczony genetycznie. Naskórek pod oczami jest bardzo cienki i składa się zaledwie z kilku warstw komórek. Ma niewiele gruczołów łojowych i potowych. Włókna kolagenowe i elastyny występujące w tym miejscu są stosunkowo słabe. Często występują płytko położone, szerokie naczynia krwionośne. Skóra nie może ich „zakryć” i naczynia prześwitujące naczynia są widoczne jako sino fioletowe cienie. Cienka skóra nie jest w stanie również „zatuszować” mini wylewów spowodowanych nadmierną kruchością naczyń włosowatych, ani spowolnienia krążenia krwi słabo utlenowanej. Poprawa jakości i gęstości skóry poprzez jej biorewitalizację zmniejsza te dolegliwości. Rozwiązuje również problem zmarszczek i wiotkości skóry pod oczami. Kontynuację zabiegów prowadzonych w gabinecie stanowi pielęgnacja domowa przy użyciu produktów zawierających witaminę K, substancje przeciwzmarszczkowe, środków optycznie rozjaśniających cienie odbijających światło.
- barwnikowe: pojawiają się przeważnie okresowo u młodych osób. Po 30 roku życia mają jednak tendencję do utrwalania się. Powstają w efekcie gromadzenia się w naskórku barwnika krwi – hemoglobiny i produktów jej rozkładu: biliwerdyny, bilirubiny oraz żelaza. Rozwiązaniem są zabiegi rozjaśniające oraz odpowiednio dobrane dermokosmetyki podtrzymujące efekty zabiegów medycznych wykonywanych w gabinecie.
- związane ze zmianami zanikowymi skóry, podskórnej tkanki tłuszczowej– określane są jako cienie „prawdziwe”. W wyniku starzenia poduszeczki tłuszczowe w okolicy oka zmniejszają swą objętość, a tkanki policzka ulegają obniżeniu, wskutek czego dochodzi do powstawania zagłębień. Niekorzystna gra i modelowanie się światła na zapadniętych obszarach okolicy dolnej powieki daje obszary cienia. Rozwiązaniem w takich przypadkach są zabiegi z użyciem kwasu hialuronowego niwelujące ubytek tkanki tłuszczowej w okolicy podoczodołowej.
Głęboko osadzone oczy powodują powstawanie cienia, może to doprowadzać do efektów przypominających cienie pod oczami.
Pielęgnacja i postępowanie
Terapia zmian obrzękowych oraz widocznych cieni, zwłaszcza dziedzicznych, jest trudna i długotrwała i nie zawsze przynosi satysfakcjonujące efekty.
Obejmuje ona między innymi postępowanie zapobiegawcze i pielęgnacyjne polegające między innymi na:
- spanie na poduszce z lekko uniesioną głową, co stymuluje przepływ limfy, mikrokrążenia
- pobudzanie krążenia poprzez odpowiednie ruch gałek ocznych, delikatny ucisk połączony z masażem okolic oka
- stosowanie zimnych okładów, okularów żelowych
- pielęgnacji przy użyciu produktów zawierających witaminę K, substancje przeciwzmarszczkowe, używaniu środków optycznie rozjaśniających cienie, odbijających światło, stosowaniu kosmetyków i zabiegów poprawiających jakość i gęstość skóry
- stosowaniu środków wzmacniających ścianę naczyń krwionośnych i pobudzających mikrokrążenie
- unikaniu zadymionychi zakurzonych pomieszczeń
- stosowaniu przerw i odpowiednich ćwiczeń podczas pracy z komputerem i oglądaniem telewizji
- stosowaniu odpowiedniej diety
- ochronie przed promieniowaniom UV, noszenie okularów przeciwsłonecznych
- leczeniu chorób towarzyszących
SOS Repair Mask
 Naprawcza maska pozabiegowa w płachcie.
Naprawcza maska pozabiegowa w płachcie.
Koktajl substancji łagodzących, nawilżających i kondycjonujących w połączeniu z sokiem „smocza krew” przyspiesza proces gojenia i regeneracji skóry, chroniąc jednocześnie przed szkodliwym wpływem czynników zewnętrznych i zabezpieczając przed nadkażeniami nawet po intensywnych procedurach z zakresu medycyny estetycznej.
„Smoczą krwią” nazywana jest czerwona żywica, otrzymywana z kory drzewa amazońskiego, o bardzo silnych właściwościach przeciwzapalnych, przeciwbakteryjnych, przeciwwirusowych i przeciwgorączkowych. Badania wykazują, że sok smocza krew zawiera ponad 40 substancji biologicznie czynnych, których synergiczne działanie przekłada się na cudowną moc tego składnika. W dermatologii i kosmetyce szczególnie ceni się właściwości regenerujące i antyoksydacyjne smoczej krwi.
Sok smocza krew został zatwierdzony przez FDA w USA jako lek botaniczny.
3 kierunki działania maski:
- NAPRAWA – Łagodzi i regeneruje;
- OCHRONA – działa antyoksydacyjnie i przeciwzapalnie;
- KOMFORT – nawilża.
SKŁADNIKI AKTYWNE:
- „Smocza krew”
- Niacynamid – wykazuje szerokie spectrum działania. Działa kojąco, łagodząco i przeciwzapalnie. Regeneruje uszkodzenia i podrażnienia skóry, przywraca właściwy poziom nawilżenia i odpowiednią strukturę płaszcza lipidowego naskórka. Działa antyoksydacyjnie i przeciwstarzeniowo. Pośrednio wpływa na produkcję kolagenu oraz stymuluje syntezę kwasu hialuronowego w skórze, dzięki czemu poprawia jędrność i napięcie skóry. Redukuje rumień, zaczerwieniania i stany zapalne w obrębie skóry i włosowatych naczyń krwionośnych;
- Alantoina i pantenol – silne działanie przeciwzapalne i regenerujące;
- Kwas hialuronowy i betaina – działanie nawilżające;
- Wyciągi i ekstrakty z kilkunastu roślin, m.in. róża stulistna, jaśmin lekarski, stokrotka pospolita, piwonia drzewiasta, niepokalanek, melisa lekarska, mięta pieprzowa, rozmaryn lekarski.
TERAPIA PRZEBARWIEŃ REVERSE
 Progresywny i nieinwazyjny zabieg redukujący melasmę i skórno-naskórkowe przebarwienia. Działa w głębokich warstwach skóry bez wywoływania stanu zapalnego.
Progresywny i nieinwazyjny zabieg redukujący melasmę i skórno-naskórkowe przebarwienia. Działa w głębokich warstwach skóry bez wywoływania stanu zapalnego.
Procedura składa się z dwóch etapów:
-
-
-
-
-
- zabiegu wykonanego przez lekarza w gabinecie
- leczenia w warunkach domowych, poprzez stosowanie dermokosmetyku – serum rozjaśniającego.
-
-
-
-
Działanie peelingu przebiega w 3 fazach:
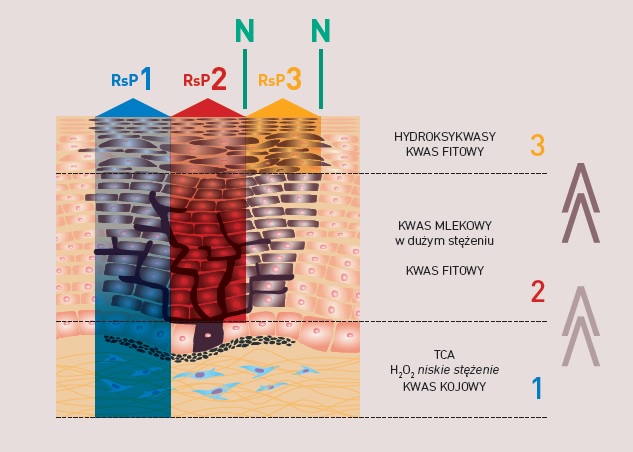
1) Działanie peelingu zaczyna się od utleniania melaniny nadtlenkiem wodoru i kontynuuje kwasem kojowym. Obie substancje penetrują w głębsze warstwy skóry właściwej dzięki obecności TCA.
H2O2 w niskim stężeniu moduluje proces zapalny.
2) Peeling o wysokim stężeniu kwasu mlekowego i kwasu fitowego o działaniu chelatującym żelazo. Kwas mlekowy dociera do warstwy podstawnej produkując wakuolizację komórek bez uszkadzania powierzchniowych warstw.
3) Peeling na bazie hydroksykwasów (glikolowy, migdałowy, salicylowy), które złuszczają zewnętrzne warstwy skóry. Zawiera również kwas fitowy chelatujący żelazo.
Wskazania:
- melasma (ostuda)
- przebarwienia pozapalne
- inne przebarwienia skórno-naskórkowe
Zabieg może być wykonywany nie tylko na twarzy.
Przeciwwskazania do wykonania zabiegu:
- skóra podrażniona
- skóra skłonna do podrażnień
- łojotokowe zapalenie skóry
- egzema
- ropne i/lub opryszczkowe zmiany skórne
- ciąża i okres karmienia piersią
Częstotliwość zabiegów:
Od 7 do 30 dni lub zgodnie z zaleceniami lekarza.
Poleca się zacząć od co najmniej 3 zabiegów w odstępach tygodniowych, a później w zależności od intensywności melasmy i efektów poprawy lekarz decyduje o zwiększaniu odstępów pomiędzy kolejnymi zabiegami i ilości zabiegów.
Pielęgnacja domowa:
W domu w celu wzmocnienia, uzupełnienia i potrzymania efektów zabiegu wykonanego w gabinecie konieczne jest stosowanie:
- Serum rozjaśniającego i zapobiegającego przebarwieniom skórnym, które pacjent otrzymuje w trakcie pierwszej wizyty.
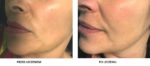
Efekty leczenia:
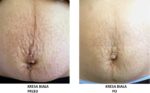
KURACJA DOMOWA PHFORMULA M.E.L.A.
![]() Stosowanie produktów domowej kuracji przeciw przebarwieniom skóry pHformula jest konieczne w celu optymalizacji i utrzymania efektów zabiegów phformula M.E.L.A. wykonywanych w gabinecie. Gwarantuje działanie najbardziej zaawansowanej procedury leczenia.
Stosowanie produktów domowej kuracji przeciw przebarwieniom skóry pHformula jest konieczne w celu optymalizacji i utrzymania efektów zabiegów phformula M.E.L.A. wykonywanych w gabinecie. Gwarantuje działanie najbardziej zaawansowanej procedury leczenia.
Kuracja domowa pHformula M.E.L.A. jest łatwa i prosta do stosowania.
2 KROKI DO KONTYNUACJI TERAPII W DOMU:
M.E.L.A serum – terapia na dzień
Innowacyjne serum liftingująco-wybielające do domowej terapii skóry z przebarwieniami. Bogactwo składników o działaniu wybielającym zapewnia redukcję przebarwień, wydłużając i potęgując efekty zabiegów profesjonalnych. Peptydy mimetyczne działają liftingująco i wygładzająco.
Składniki aktywne:
- rezorcynol
- ekstrakt candida saitoana
- kwas hialuronowy
M.E.L.A recovery – terapia na noc
Kremowy koncentrat zawierający te same substancje aktywne, co preparaty do zabiegu M.E.L.A. POWERCLAY. Zapewnia kontynuację terapii profesjonalnej w domu. M.E.L.A recovery to specjalnie stworzona formuła do działania w synergii z zabiegami resurfacingu skóry. Wyjątkowe połączenie składników aktywnych działając synergicznie przyspiesza regenerację, podtrzymuje dobrą kondycję skóry, działa zapobiegawczo, prewencyjnie. Zaleca się długoterminowe stosowanie w celu wzmocnienia i utrzymania efektów leczenia.
Składniki aktywne:
- niacynamid
- alfa-arbutyna
- kwas migdałowy
- kwas salicylowy
- kwas fitowy
- retinol
MASKI WITAMINOWE pHformula
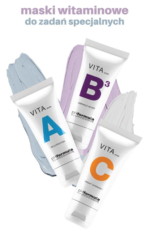
ABC ZDROWEJ SKÓRY.
MASKI WITAMINOWE DO ZADAŃ SPECJALNYCH.
VITA A REJUVENATING MASK – ODMŁADZAJĄCA MASKA Z RETINOLEM
Aktywna maska retinolowa o działaniu silnie nawilżającym i odmładzającym. Retinol zawarty w mikrokapsułkach uwalnia się stopniowo, długotrwałe stymulując skórę do regeneracji i odnowy. Regularnie stosowana sprzyja redukcji widocznych oznak starzenia się skóry.
Składniki aktywne:
- Mikrokapsułkowany retinol
- Biosacharydy
VITA B VIBRANCE BOOST MASK – MASKA WYRÓWNUJĄCA KOLORYT
Aktywna maska naprawczo-regenerująca o silnym działaniu antyoksydacyjnym, przeciwzapalnym i przeciwstarzeniowym. Wyraźnie poprawia kondycję nawet wrażliwej skóry, przywracając jej naturalną równowagę i chroni przed szkodliwym wpływem czynników zewnętrznych, tj. zanieczyszczeniem środowiska, smogiem i in.
Składniki aktywne:
- Niacynamid
- Ekstrakt z trzciny
- Ekstrakt z kaktusa Poria Cocos
VITA C BRIGHT OVERNIGHT MASK – ROZŚWIETLAJĄCA MASKA NA NOC
Aktywna maska rewitalizująco-energetyzująca błyskawicznie poprawiająca kondycję każdego rodzaju skóry. Długotrwale odżywia i nawilża, ujednolica koloryt i dodaje skórze promienności i blasku. Delikatny, nienarzucający się zapach słodkich pomarańczy działa relaksująco na skórę i zmysły.
Składniki aktywne:
- Witamina C
- Witamina E
- Masło Shea
HYBRYDOWA CZĄSTECZKA KWASU HIALURONOWEGO

Hybrydowa cząsteczka kwasu hialuronowego to kombinacja naukowo wyselekcjonowanych różnych długości łańcuchów kwasu hialuronowego, tworzących stabilizowaną termicznie molekułę, bez dodatku chemicznych czynników sieciujących (BDDE, PEG).
Ustabilizowany termicznie hybrydowy kompleks kwasu hialuronowego o dwóch zakresach wielkości cząstek:
- lekkich LHA -80-100 kDa
- ciężkich 1100-1400 kDa
Taka wielkość cząstek jest kluczowa w procesie gojenia ran, dających gwarancję odwzorowania fizjologicznych warunków naprawy tkankowej.
Lekkie łańcuch poprzez łączenie się ze specyficznymi receptorami na fibroblastach i keratynocytach działają biostymulująco uruchamiając produkcję elastyny i kolagenu typu I, II, IV, VII i kwasu hialuronowego.
Łańcuchy ciężkie budując rusztowanie dla elementów morfotycznych macierzy zewnątrzkomórkowej utrzymują ją w odpowiednim napięciu i nawilżeniu.
Cząsteczka, w badaniach porównujących różne cząstki kwasu hialuronowego, wpływa na zwiększenie przeżywalności i różnicowania mezynchymalnych komórek macierzystych podskórnej tkanki tłuszczowej, regenerujących starzejące się podścielisko skórne.
Produkt zawiera wysoką koncentrację kwasu hialuronowego. Połączono 32 mg HMW-HA z 32 mg LMW-HA, co daje 64 mg kwasu hialuronowego/2 ml w ampułkostrzykawce.
Jaki jest cel podania preparatu?
Cząsteczka jest jedynym wysoce specjalistycznym preparatem dermatologicznym stworzonym do przebudowy i przywrócenia utraconych przed laty parametrów skóry, które skutkowały jej zwiotczeniem i deformacją rysów twarzy w strefie policzkowej/podpoliczkowej/linii żuchwy „chomiczków”. Jest na bazie głównego komponenta skóry. Wykazuje nowy poziom integracji tkankowej i biozgodności.
Gwarantuje wielopłaszczyznowe odmłodzenie skóry, neutralizuje zwiotczenie skóry z efektem „anty grawitacyjnym”.
Czym różni się kwas hialuronowy zawarty w preparacie od dotychczas używanych preparatów z kwasem hialuronowym?
W zabiegach medycyny estetycznej stosujemy kwas hialuronowy naturalny czyli nieusieciowany i sieciowany. Naturalny kwas hialuronowy nawilża skórę lecz niestety ze względu na swoją budowę już w zaledwie po 1-2 dniach od wstrzyknięcia ulega w skórze zniszczeniu, stąd częste zabiegi ostrzykiwania. Natomiast kwas hialuronowy sieciowany chemicznie nie ulega w skórze tak szybkiemu rozpadowi ale niestety sieciowanie chemiczne pozbawia kwas hialuronowy jego najważniejszych zalet: funkcji nawilżającej, regulacyjnej oraz funkcji informacyjnej dla komórek. Jest on wyłącznie implantem (wypełniaczem), który nie niesie ze sobą żadnych dodatkowych korzyści.
Hybrydowa cząsteczka zawiera stabilizowane kompleksy hybrydowe kwasu hialuronowego L-HA, H-HA. Posiada zalety wyselekcjonowanego naturalnego, niesieciowanego kwasu hialuronowego, a dzięki stabilizacji termicznej nie ma wad chemicznie sieciowanego kwasu HA.
Takie działanie skutkuje uruchomieniem kaskady naprawczej, regeneracyjnej skóry oraz stanowi główną komponentę rusztowania skóry i gęstości ECM matrixu (extracellular matrix). Dzięki tym cząsteczkom uzyskujemy efekt wypełniający i plastyczny efekt modelujący.
Jakie jest działanie preparatu w skórze?
Wpływa na ogólny wielopłaszczyznowy efekt odmładzający.
Powolnie i długotrwale uwalniająca się z miejsca wstrzyknięcia molekuła młodości działa jak miliony sprężynek, które przywracają utracony kontur twarzy. Wygładza zmarszczki, liftinguje skórę, natychmiast nadaje skórze utracony efekt sprężystości, elastyczności. Przebudowuje skórę, wzmacnia i zagęszcza. Daje istotną poprawę głębokiego nawilżenia skóry.
Nadaje odpowiedni efekt rusztowania i wysmuklenia twarzy. Naturalny efekt odmłodzenia bez zmiany rysów twarzy.
Jaka jest technika podania preparatu?
Dzięki wyjątkowym właściwościom strukturalnym i reologicznym, które zapewniają cząsteczkom wysoką zdolność przepływu w tkankach, preparat podaje się specjalnie opracowaną techniką BAP.


BAP Technika- Beauty Aesthetic Points- to pięć specjalnie opracowanych bioestetycznych punktów iniekcji po każdej stronie twarzy i/lub szyi , które pozwalają na pełniejsze zatrzymanie procesu starzenia. Zostały wybrane przez badaczy IBSA w odpowiedniej odległości od struktur żylnych i dużych gałęzi nerwowych w celu zminimalizowania ryzyka powstawania krwiaków, siniaków, ucisku lub bólu podczas iniekcji.
Technika BAP, zarezerwowana dla tego preparatu, zapewnia doskonałą dyfuzję preparatu. Cząsteczki „płyną” w skórze i tkance podskórnej, równomiernie wypełniając je skórę w obrębie jednostek anatomicznych w ciągu 24- 48 godzin.
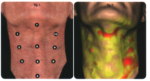
Wstrzyknięcie innego preparatu techniką BAP, będzie nieskuteczne terapeutycznie.
Jak szybko widoczne są efekty?
Poprawa wyglądu jest widoczna natychmiast po zabiegi i narasta w czasie dzięki procesom biostymulacji i bioremodelingowi.
Narastanie efektu świadczy o tym, iż następuje przebudowa własnej tkanki i efekty będą utrzymywały się dłużej.
Już w jeden miesiąc po pierwszej iniekcji obserwujemy istotną poprawę efektu bio-rewolumetrycznego, a także ważne uregulowanie mikrowypukłości powierzchni skóry (efekt wygładzenia).
Miesiąc po drugiej iniekcji obserwujemy istotne zmniejszenie zmarszczek, poprawę proporcji jednostek estetycznych twarzy, wzrost jędrności.
Jakie są miejsca podania preparatu?
- twarz- po 5 punktów na każdej stronie twarzy
- szyja- łącznie 10 punktów.
Oprócz tego preparat możemy stosować na okolicę dłoni.
Jaka jest częstotliwość wykonywania zabiegów?
W celu kompleksowego odmłodzenia skóry najczęściej wystarczają 2 zabiegi, w odstępie 30 dni.
Kurację stosuje dwa razy do roku.
W niektórych przypadkach przy bardzo złym stanie skóry zalecane jest wykonanie dodatkowo jednego zabiegu po dwóch miesiącach od ostatniego zabiegu.
Jak długo utrzymują się efekty zabiegu?
Widoczne efekty utrzymują się najczęściej około 1-1,5 roku.
W celu dodatkowego wzmocnienia efektu istnieje możliwość wykonać 1-2 zabiegi przypominające rocznie.
hybrydowa cząsteczka a inne zabiegi medycyny estetycznej:
- nie należy wstrzykiwać w obszary leczone w ciągu 2 tygodni od daty procedury wstępnej
- toksyna botulinowa: dwa tygodnie wcześniej.
- mikrodermabrazja, złuszczanie chemiczne, IPL: 1-2 tygodnie przed lub po leczeniu.
- laser frakcyjny (resurfacing skóry): 3-4 tygodnie odstępu.
- leczenie nie powinno być podjęte w krótkim odstępie czasu po innych rutynowych procedurach medycznych (m.in. szczepienie ochronne).
- zabiegi stomatologiczne: co najmniej 2 tygodnie przed
hybrydowa cząsteczka kwasu hialuronowego jest laureatem wielu nagród:
- Najlepszy iniekcyjny produkt 2018 – NAGRODA BRANŻY ESTETYCZNEJ
- Najlepszy iniekcyjny produkt roku 2017 – MIĘDZYNARODOWY KONGRES FACE 2017
- Innowacyjny zabieg roku 2016 – MIĘDZYNARODOWY KONGRES FACE 2016
- Najlepszy zabieg wzmacniający skórę 2015 – KONGRES AMEC 2015
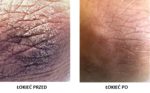
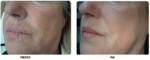
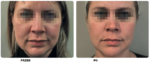
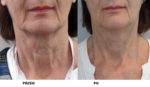
Efekty terapii:
PEELING WĘGLOWY BEZ LASERA

Peeling węglowy bez lasera!
Detox
Rozświetlenie
Wyrównanie kolorytu skóry
Trzyetapowy zabieg dla skóry tłustej i mieszanej o działaniu oczyszczającym, rozświetlającym i wyrównującym koloryt. Idealny również dla skóry męskiej.
Na pełną procedurę zabiegu składają się:
- peeling węglowy zapewniający oczyszczenie, rozświetlenie i wyrównanie kolorytu.
- głęboko nawilżający i regenerujący spray
- głęboko nawilżająca, łagodząca i rozświetlająca maska w płachcie
Substancje aktywne i ich działanie na skórę:
- Peeling węglowy
- Węgiel aktywny:
- usuwa ze skóry wszelkie zanieczyszczenia, toksyny i zrogowaciały naskórek nie naruszając bariery ochronnej
- reguluje produkcję sebum
- posiada właściwości antybakteryjne i przeciwzapalnie
- rozjaśnia i koi
- Kwas ferulowy, kwas migdałowy, kwas mlekowy:
- złuszcza martwy naskórek poprzez działanie na powierzchnię skóry
- wyrównuje koloryt dzięki kontroli aktywności tyrozynazy
- nawilża poprzez przyciąganie wody do warstwy rogowej oraz stymuluje syntezę ceramidów
- silny antyoksydant
- Ekstrakt z czarnego imbiru:
- działa przeciwłojotokowo, przeciwgrzybicznie, przeciwbakteryjnie, przeciwzapalnie
- Ekstrakt z lukrecji:
- posiada silne właściwości wiązania wody
- wyrównuje koloryt dzięki zawartości glabrydyny, która blokuje tyrozynazę
- silny antyoksydant
- Węgiel aktywny:
- Spray
- Heksapeptydy:
- regeneracja naskórka
- nawilżenie
- regulacja produkcji sebum
- Heksapeptydy:
- Maska w płachcie
- Łagodząca z aloesem i zieloną herbatą
- łagodzi podrażnienia skóry
- regeneruje osłabioną skórę
- chroni przed szkodliwym wpływem środowiska
- Łagodząca z aloesem i zieloną herbatą
Wskazania do zabiegu:
- skóra tłusta i mieszana
- skóra zanieczyszczona, szara, pozbawiona blasku
- rozszerzone pory
- skóra trądzikowa
- skóra męska
ZANIM DOPADNIE CIĘ WIOSENNE WYPADANIE WŁOSÓW!
 Nie tylko mróz, noszenie czapki, klimatyzacja, wiatr, i uboga w witaminy dieta sprawiają, że włosy stają się łamliwe, tracą blask i sprężystość.
Nie tylko mróz, noszenie czapki, klimatyzacja, wiatr, i uboga w witaminy dieta sprawiają, że włosy stają się łamliwe, tracą blask i sprężystość.
Do pewnego stopnia wypadanie włosów na wiosnę jest zjawiskiem naturalnym. O tej porze roku zmienia się gospodarka hormonalna naszego organizmu i zazwyczaj kończy się cykl „życia” włosa, w efekcie czego widzimy większą ilość włosów, które wypadły.
W czasie zmiany pory roku nasz organizm jest przemęczony po okresie zimowym, osłabiony przebytymi przeziębieniami, zażywanymi lekami, brakiem wystarczającej ilości słońca i przebywania na świeżym powietrzu. Nie pozostaje to bez wpływu na kondycje włosów.
Nie czekaj aż włosy zaczną nadmiernie wypadać. Zgłoś się do lekarza po poradę. Umów się na zabieg zanim zaczniesz gubić włosy. Zawsze lepiej jest zapobiegać niż leczyć.
TAK I JESZCZE RAZ TAK DLA MEZOTERAPII NA WIOSNĘ!
 Mezoterapia to nie tylko swoista kroplówka dla skóry, która dostarcza bezpośrednio odżywcze i rewitalizujące składniki. To również działanie biologiczne poprzez stymulację do produkcji kolagenu i elastyny. Mezoterapia pozwala na odwrócenie lub zahamowanie wielu niekorzystnych zmian, dostarcza bezpośrednio do skóry wyselekcjonowane aktywne składniki dokładnie tam, gdzie ich działanie jest najbardziej potrzebne
Mezoterapia to nie tylko swoista kroplówka dla skóry, która dostarcza bezpośrednio odżywcze i rewitalizujące składniki. To również działanie biologiczne poprzez stymulację do produkcji kolagenu i elastyny. Mezoterapia pozwala na odwrócenie lub zahamowanie wielu niekorzystnych zmian, dostarcza bezpośrednio do skóry wyselekcjonowane aktywne składniki dokładnie tam, gdzie ich działanie jest najbardziej potrzebne
To zabieg niezastąpiony w regeneracji i odmłodzeniu skóry, skuteczny w redukcji cellulitu, rozstępów oraz w leczeniu i profilaktyce łysienia.
Żaden krem, ani maska nie dotrze tak głęboko, żaden nie zadziała tak intensywnie.
WIOSENNE ZŁUSZCZANIE – ZABIEG OBOWIĄZKOWY DLA ZDROWIA I URODY!
 Peeling to podstawowy zabieg jaki oferuje nowoczesna medycyna estetyczna. To podstawa regeneracji naszej skóry. Zabieg obowiązkowy po zimie. Warunek utrzymania pięknej, zdrowej, młodej skóry. Złuszczanie potrzebne jest w każdym wieku, bo zaspokaja różne potrzeby naszej skóry. Różnorodność substancji wykorzystywanych przez lekarza, do zabiegów złuszczających, pozwala na dostosowanie peelingu do każdego typu cery i do większości problemów.
Peeling to podstawowy zabieg jaki oferuje nowoczesna medycyna estetyczna. To podstawa regeneracji naszej skóry. Zabieg obowiązkowy po zimie. Warunek utrzymania pięknej, zdrowej, młodej skóry. Złuszczanie potrzebne jest w każdym wieku, bo zaspokaja różne potrzeby naszej skóry. Różnorodność substancji wykorzystywanych przez lekarza, do zabiegów złuszczających, pozwala na dostosowanie peelingu do każdego typu cery i do większości problemów.
Nowoczesne peelingi to maksimum działania i korzyści przy zminimalizowanych efektach ubocznych.
TRĄDZIK RÓŻOWATY

Trądzik różowaty ( łac. rosacea, TR ) jest przewlekłą, zapalną chorobą skóry, ograniczoną zazwyczaj do środkowej części twarzy o niejednolitym zespole objawów i o różnej etiologii. Dotyczy głównie osób w wieku dojrzałym, częściej kobiet niż mężczyzn. Charakteryzuje się występowaniem teleangiektazji, zmian rumieniowych, grudkowych, krostkowych, a czasem zmian przerosłych, guzowatych i ocznych.
Więcej informacji TUTAJ.
Rekomendacje:
- Leczenie farmakologiczne
- Leczenie uzupełniające – zasady pielęgnacji domowej, ochrony przeciwsłonecznej, codziennego postępowania ze skórą i diety
- Wybrane peelingi
- Laserowe zamykanie naczyń
- Polinukleotydy
- Mezoterapię igłową
MIEJSCOWY NAMIAR TKANKI TŁUSZCZOWEJ
Tkanka tłuszczowa znajduje się głównie w warstwie podskórnej (wzmacnia i nadaje skórze elastyczność) oraz otacza niektóre narządy wewnętrzne. Komórki tłuszczowe uwalniają tłuszcz, jako materiał energetyczny dla procesów oddychania komórkowego, w miarę zapotrzebowania organizmu (jest również materiałem zapasowym).
Poza magazynowaniem tłuszczów, tkanka tłuszczowa pełni rolę warstwy termoizolacyjnej dla organizmu oraz ochronnej dla niektórych narządów, a także pełni funkcję gruczołu wydzielania wewnętrznego.
Komórki tłuszczowe (adipocyty) są bardzo duże, a aż 85% ich objętości stanowi tłuszcz. Posiadają one bardzo małą cytoplazmę i jądro.
Ciało człowieka zawiera dwa rodzaje tłuszczu:
- tłuszcz biały- odgrywa ważną rolę w metaboliźmie energii, zapewnieniu ciepła oraz ochronie narządów przed urazami;
- tłuszcz brązowy- otacza narządy wewnętrzne i jest głównie skoncentrowany między łopatkami na plecach.
Nadmiar tkanki tłuszczowej może być uogólniony i wtedy mamy do czynienia z otyłością uogólnioną, lub może dotyczyć ściśle określonego regionu naszego ciała i wtedy mówimy o otyłości miejscowej lub lokalnej.
Otyłość charakteryzuje się nadmiarem tkanki tłuszczowej w stosunku do normy.
Otyłość rozpoznaje się na podstawie szeregu współczynników takich jak:
- wskaźnik BMI- prawidłowa masa to BMI- 19,0-25,0
- pomiar obwodu brzucha na poziomie tali- u kobiet otyłość brzuszna >88 cm, u mężczyzn otyłość brzuszna >102 cm
- wskaźnik WHR – otyłość u kobiet- WHR >0,8, u mężczyzn WHR > 0,9
- empirycznie określone tabele wartości w zależności od płci, wieku, wzrostu, budowy.
Wyróżnia się dwa typy otyłości w zależności od przyczyn jej powstania:
- otyłość pierwotną(pokarmową) , która jest wynikiem nakładania się różnych czynników :
- genetycznych,
- środowiskowych,
- fizjologicznych,
- psychologicznych.
- otyłość wtórną, która jest objawem chorób między innymi:
- metabolicznych,
- chorób ośrodkowego układu nerwowego,
- wad chromosomalnych,
- działania niektórych leków.
Ze względu na rozmieszczenie tkanki tłuszczowej w organizmie wyróżniamy dwa podstawowe rodzaje otyłości:
- otyłość typu gruszka (udowo-pośladkowa),
- otyłość typu jabłko (brzuszna, wisceralna).
Szczególnie niebezpieczny jest nadmiar tkanki tłuszczowej zgromadzonej w okolicy brzucha. Wiąże się z ryzykiem wystąpienia zespołu polimetabolicznego, które wzrasta wyraźnie u osób z otyłością brzuszną. Do oceny zagrożenia stosuje się wskaźnik WHR, czyli ‚talia/biodra”. Oblicza się go dzieląc obwód talii (wyrażony w centymetrach) przez obwód bioder (również w centymetrach). W przypadku kobiet WHR większe niż 0,8, a u mężczyzn większe niż 0,9 może świadczyć o zwiększonym ryzyku wystąpienia niektórych chorób takich jak: cukrzyca, nadciśnienie, zaburzenia lipidowe czy schorzenia układu krążenia.
Lokalne nagromadzenie depozytów tłuszczowych nie dotyczy wyłącznie osób z nadwagą, ale bardzo często osób z prawidłową masą ciała.
Zazwyczaj miejscowy nadmiar tkanki tłuszczowej jest niemożliwy do redukcji za pomocą leczenia dietetycznego i/lub ćwiczeń.
Przyczyny odkładania się depozytów miejscowych nie są do końca poznane. Wymienianych jest wiele różnych czynników, do których zaliczamy:
- czynniki genetyczne,
- zaburzenia endokrynologiczne (hormonalne),
- niewłaściwe nawyki żywieniowe,
- płeć,
- siedzący tryb życia,
- małą aktywność fizyczną.
Do ich powstania może przyczynić się nieprawidłowe odżywianie (przekarmianie ) w okresie dzieciństwa. Liczba komórek tłuszczowych zwiększa się jedynie do okresu dojrzewania. W późniejszym okresie życia istniejące komórki tłuszczowe mogą jedynie zwiększać lub zmniejszać swoją objętość, praktycznie nie występują ich podziały. Spożywanie zbyt kalorycznych posiłków w dzieciństwie, prowadzi w pierwszym okresie do zwiększenia liczby komórek gromadzących tłuszcz, dopiero później do wzrostu ich średnicy. Podobny problem powstaje, gdy duża liczba komórek w danym miejscu jest uwarunkowana genetycznie. W takich przypadkach zdecydowanie trudniej jest uzyskać i wymodelować prawidłową sylwetkę przy pomocy diety i ćwiczeń w dorosłym życiu.
Najczęściej nadmierne depozyty tłuszczu zlokalizowane są na: brzuchu, biodrach, udach, pośladkach, plecach i okolicy nadkolanowej, podbródku, okolicy żuchwy, okolice wzgórka łonowego.
CELLULIT

Powszechnie uważa się, że cellulit jest to defekt natury estetycznej dotyczący wyglądu skóry, której cechą wspólną jest widoczne gołym okiem charakterystyczne pofałdowanie skóry na pośladkach, biodrach, udach, kolanach, piersiach i tworzeniem się pod skórą nieregularnych zgrubień i guzków (czasem bolesnych).
Często występuje łącznie z otyłością, jednak nie powinno się łączyć tych dwóch stanów ściśle ze sobą , bowiem cellulit dotyczy kobiet zarówno tych z nadmierną , jak i tych z prawidłową masą ciała.
Więcej informacji TUTAJ.
Rekomendacje:
